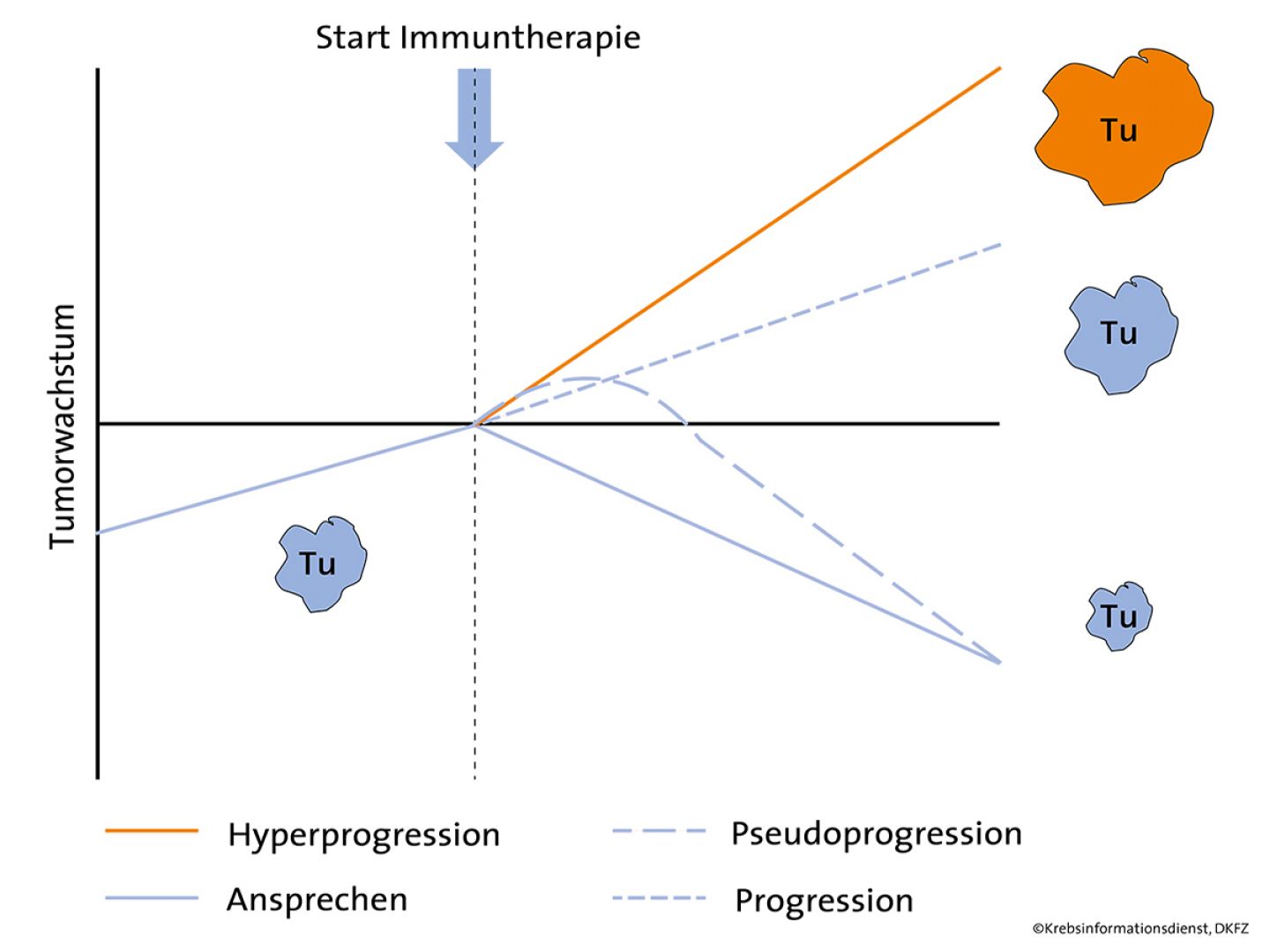
Manchmal schreitet der Krebs unter einer Behandlung mit Immun-Checkpoint-Hemmern deutlich schneller fort als zuvor. Hängt dies mit der Immuntherapie zusammen? krebsinformationsdienst.med informiert zu offenen Fragen.
Im letzten Jahr wurden mehr Fachartikel zum Thema "Hyperprogression unter Immuntherapie" veröffentlicht als in allen Jahren vorher zusammengenommen. Häufig handelt es sich dabei allerdings um Einzelfallberichte oder Fallserien, die einen ursächlichen Zusammenhang zwischen der Therapie mit Immun-Checkpoint-Inhibitoren und dem raschen Tumorprogress nicht belegen können. Zur Beschreibung, Vorhersage und Behandlung einer Hyperprogression wird noch geforscht.
Hyperprogression: Was ist das?
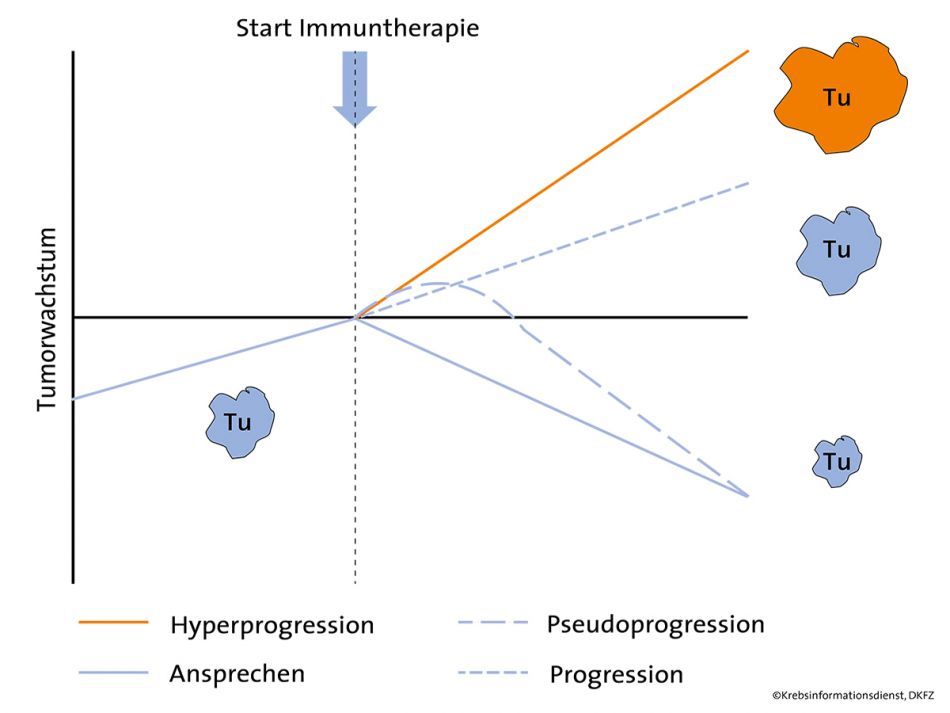
Krebstherapien mit Immun-Checkpoint-Hemmern wie Nivolumab, Ipilimumab, Pembrolizumab oder Atezolizumab wurden in den letzten Jahren immer häufiger eingesetzt. Dabei fiel Ärzten auf: Die Erkrankung einiger Krebspatienten, die mit Medikamenten aus dieser Gruppe behandelt wurden, ließ sich nicht nur nicht aufhalten – sie schritt sogar sehr viel schneller fort als vor der Therapie. In manchen Fällen verdoppelte sich die Wachstumsgeschwindigkeit des Tumors, in einigen Fällen war sie sogar um den Faktor 10, 20 oder mehr erhöht – die Erkrankung verlief "hyperprogredient".
Abgrenzung bisher schwierig
Bei einer Hyperprogression geht das Fortschreiten der Erkrankung ganz allgemein über eine "normale" Progression hinaus. Derzeit ist der Begriff Hyperprogression allerdings nicht allgemeingültig definiert.
In den bisherigen Studien zum Thema wurde eine Hyperprogression unterschiedlich festgelegt: Die Kriterien reichten von einer Zeit bis zum Therapieversagen von unter 2 Monaten bis zu einer mindestens verdoppelten Tumorwachstumsrate (tumor growth rate, TGR) im Vergleich mit der Vortherapie. Bei Berechnung kann der Haupttumor allein, die Summe aller Läsionen und/oder speziell das Auftreten neuer Läsionen unterschiedlich einbezogen werden.
Hyperprogression versus Pseudoprogression
Schon länger bekannt ist das Phänomen der Pseudoprogression unter Checkpoint-Hemmern: Hier scheint die Tumorlast bei Patienten zunächst zuzunehmen und fällt dann im weiteren Verlauf zeitverzögert ab. Solche Verläufe sind wahrscheinlich auf Entzündungsreaktionen und damit einhergehende Immuninfiltrate zurückzuführen.
Eine Herausforderung der nächsten Zeit wird es sein, Pseudoprogression, "normale" Progression und Hyperprogression klar voneinander abzugrenzen. Das ist essenziell, um Patienten ohne sofortiges Ansprechen nicht zu kurz, aber auch nicht zu lange weiter zu behandeln.
Wie viele Krebspatienten sind betroffen?
In den meisten Studien zum Thema bewegte sich der Anteil an Patienten, bei denen eine Hyperprogression festgestellt wurde, im Bereich von etwa 10 Prozent. Es gab aber auch abweichende Beobachtungen. Wichtig zu berücksichtigen ist dabei, dass diese Ergebnisse von den unterschiedlich Grenzwerten und Messverfahren abhängen, die in der jeweiligen Studie angelegt werden. Das erschwert den Vergleich der Studienergebnisse.
Hyperprogression und Checkpoint-Hemmer: ursächlicher Zusammenhang?
Das ist bisher nicht abschließend geklärt. Bisher gibt es lediglich Ergebnisse rückblickender Studien, die von Experten als Hinweise auf einen möglichen Zusammenhang interpretiert werden.
Auch unter anderen Therapien wie einer Chemotherapie kann sich bei Krebspatienten eine hyperprogrediente Erkrankung entwickeln. Selbst bei einer nicht behandelten Krebserkrankung kann dies nicht ausgeschlossen werden. Krebszellen verändern sich im Verlauf der Erkrankung weiter. Sie können dabei neue Eigenschaften erwerben, die sie zu aggressiverem Wachstum befähigen.
Bisherige Studienergebnisse
In einigen Studien hatten mehr Krebspatienten unter Checkpoint-Hemmern eine Hyperprogression als beispielsweise unter einer Chemotherapie. Dies war jedoch nicht in jeder Studie beziehungsweise nach jedem angelegten Kriterium der Fall. Insgesamt gibt es bisher nur sehr wenige vergleichende Studien zu dieser Fragestellung.
Tritt Hyperprogression unter allen Checkpoint-Hemmern auf?
Patienten, bei denen von einer Hyperprogression berichtet wurde, hatten in der Regel PD-1-Hemmer oder PD-L1-Hemmer erhalten. Dies spiegelt allerdings auch den häufigeren Einsatz dieser Medikamente im Vergleich mit anderen Checkpoint-Inhibitoren wider.
Mögliche Gründe für eine Hyperprogression
An der Entstehung einer Hyperprogression könnten Komponenten der angeborenen Immunantwort, aber auch regulatorische T-Zellen beteiligt sein. Hinweise darauf stammen aus Versuchen an Mäusen. Hier ist weitere Forschung notwendig.
Wie könnte man den Zusammenhang weiter untersuchen?
Kontrollierte klinische Studien, in denen Patienten in einem Studienarm eine etablierte Therapie vorenthalten wird, sind aus ethischen Gründen nicht durchführbar. Deshalb muss sehr wahrscheinlich neben weiteren Beobachtungsstudien auch auf weitere Studien aus dem Bereich der Grundlagenforschung zurückgegriffen werden. Diese sind aber nur begrenzt auf den Menschen übertragbar.
Kann man eine Hyperprogression vorhersagen?
Es wird bereits nach Biomarkern und anderen Faktoren gesucht, die die Wahrscheinlichkeit einer Hyperprogression unter Checkpoint-Hemmern vorhersagen können.
Bisher noch zu wenige Daten
Die bisherigen Studien ergeben noch kein klares Bild. Ein hohes Patientenalter, EGFR-Mutationen oder weitere Genveränderungen sowie die Anzahl an Metastasen wurden in einzelnen Studien als mögliche Marker identifiziert. Andere Studien konnten dies nicht bestätigen. Darum müssen weitere Untersuchungen abgewartet werden.
Derzeitiges Fazit
Bei einem kleinen Anteil von Krebspatienten kommt es unter einer Immuntherapie mit Checkpoint-Hemmern zu einem schnellen oder sehr schnellen Fortschreiten der Erkrankung. Das zeigen bisherige Studien und Erfahrungen aus der klinischen Praxis.
Die Symptomatik ist entscheidend
Treten unter einer Behandlung mit Checkpoint-Hemmern klinische Symptome auf, die ein rasches Fortschreiten der Erkrankung vermuten lassen, sollte an eine Hyperprogression gedacht werden. Ein alleiniger radiologischer Progress reicht Experten zufolge wahrscheinlich nicht aus, um eine Hyperprogression von einer Pseudoprogression zu unterscheiden.
Wie weiter vorgehen bei Verdacht auf Hyperprogression?
Wird von einer Hyperprogression ausgegangen, empfehlen Experten derzeit, die Immuntherapie abzubrechen und gegebenenfalls eine andere Therapie einzuleiten, beispielsweise eine Chemotherapie.
Das optimale Vorgehen in dieser Situation muss jedoch noch weiter untersucht werden.
Zum Weiterlesen: Verwendete Quellen und vertiefende Informationen
Übersichtsarbeiten und Fachveröffentlichungen
Adashek JJ, Kato S, Ferrara R, Lo Russo G, Kurzrock R. Hyperprogression and Immune Checkpoint Inhibitors: Hype or Progress? Oncologist. 2019; 25(2):94-98. doi: 10.1634/theoncologist.2019-0636.
Champiat S, Ferrara R, Massard C, Besse B, Marabelle A, Soria JC, Ferté C. Hyperprogressive disease: recognizing a novel pattern to improve patient management. Nat Rev Clin Oncol. 2018; 15(12):748-762. doi: 10.1038/s41571-018-0111-2.
Frelaut M, Le Tourneau C, Borcoman E. Hyperprogression unter Immunotherapy. Int J Mol Sci. 2019; 20(11). pii: E2674. doi: 10.3390/ijms20112674.
Fuentes-Atrás J, Provencio M, Díaz-Rubio E. Hyperprogression as a distinct outcome after immunotherapy. Cancer Treat Rev. 2018; 70:16-21. doi: 10.1016/j.ctrv.2018.07.006.
Jia W, Gao Q, Han A, Zhu H, Yu J. The potential mechanism, recognition and clinical significance of tumor pseudoprogression after immunotherapy. Cancer Biol. Med. 2019; 16(4): 655-670. doi: 10.20892/j.issn.2095-3941.2019.0144.
krebsinformationsdienst.med: Service für Fachkreise
aktuell – evidenzbasiert – unabhängig
Sie sind beruflich an der Versorgung von Krebspatienten beteiligt und haben Fragen? Mit dem Angebot krebsinformationsdienst.med unterstützt Sie der Krebsinformationsdienst bei Ihrer Arbeit, mit unabhängigen, aktuellen und qualitätsgesicherten Informationen. krebsinformationsdienst.med steht Ihnen von Montag bis Freitag zur Verfügung:
- telefonisch von 8.00 bis 20.00 Uhr unter der kostenfreien Rufnummer 0800 – 430 40 50
- per E-Mail an kid.med@dkfz.de, bei einem Klick öffnet sich ein Kontaktformular für eine sichere Verbindung
Sie suchen nach verlässlichen Recherchequellen zu onkologischen Themen? Im Ressourcen-Center finden Sie kommentierte Links zu epidemiologischen Daten, Arzneimittelinformationen, evidenzbasierter Medizin, Risikofaktoren und zur Studiensuche.