Multiples Myelom (Knochenmarkkrebs)
- Das Multiple Myelom geht von veränderten Plasmazellen im Knochenmark aus. Deshalb wird es auch Knochenmarkkrebs genannt.
- Auch wenn eine Heilung in der Regel nicht möglich ist, hat sich die Prognose der Betroffenen durch Therapie-Fortschritte in den letzten Jahrzehnten erheblich verbessert.
- Lesen Sie, durch welche Symptome das Multiple Myelom auffällt, wie es erkannt und behandelt wird und was man im Alltag mit einem Multiplen Myelom beachten kann.
Was ist ein Multiples Myelom?
Das Multiple Myelom ist eine Erkrankung, die den ganzen Körper betrifft. Sie ist nicht örtlich begrenzt.
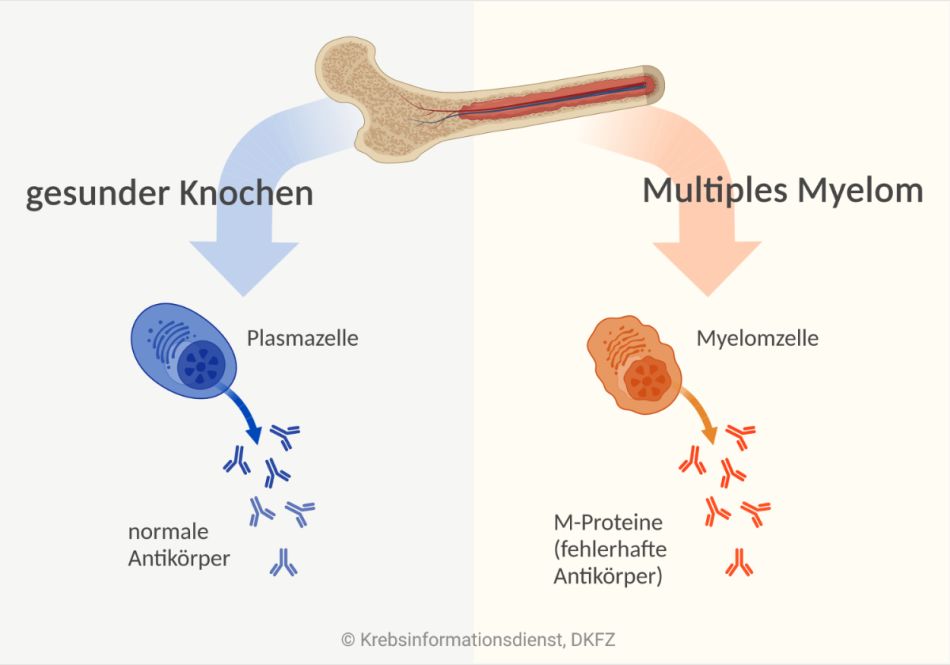
Das Multiple Myelom ist eine Blutkrebs-Erkrankung, die von veränderten Plasmazellen im Knochenmark ausgeht. Diese bilden zahlreiche (multiple) Krankheitsherde im Knochenmark (griechisch "myelos" = Knochenmark). Daher wird das Multiple Myelom umgangssprachlich auch "Knochenmarkkrebs" genannt.
Sonderform Plasmozytom: Fälschlicherweise wird für das Multiple Myelom manchmal auch der Begriff "Plasmozytom" verwendet. Von einem sogenannten solitären Plasmozytom spricht man aber eigentlich nur, wenn sich lediglich ein einzelner Plasmazellherd im Knochen nachweisen lässt. Erkrankung, Prognose und Behandlung unterscheiden sich von dem Multiplen Myelom. Das Plasmozytom ist nicht Gegenstand dieses Textes.
Plasmazellen gehören zu den weißen Blutkörperchen. Sie sind vor allem im Knochenmark zu finden. Plasmazellen bilden Antikörper und sind wichtig für Abwehr von Krankheitserregern.
B-Lymphozyten gehören zu den weißen Blutkörperchen und spielen eine wichtige Rolle im menschlichen Immunsystem.
Das Multiple Myelom gehört zu den Lymphomen: Plasmazellen reifen aus sogenannten B-Lymphozyten im Knochenmark und anderen Körpergeweben heran. Daher zählt das Multiple Myelom zu den B-Zell-Lymphomen. Unter den Lymphomen gehört es zur Gruppe der langsam wachsenden Non-Hodgkin-Lymphome. Fachleute bezeichnen solche Lymphome auch als "indolente Lymphome" oder "niedrig-maligne Lymphome".
- Mehr zu den verschiedenen Lymphom-Erkrankungen finden Sie in dem Text Lymphome: Hodgkin, Non-Hodgkin und multiples Myelom.
Wie entsteht ein Multiples Myelom (Knochenmarkkrebs)?
Das Multiple Myelom entsteht, weil sich die Vorläuferzelle einer einzelnen Plasmazelle im Knochenmark genetisch verändert. Was genau diese Erbgutveränderung verursacht, ist weitgehend unklar.
Die Veränderungen führen unter anderem dazu, dass sich die Zellen unkontrolliert teilen. Bei etwa 90 von 100 Betroffenen mit einem Multiplen Myelom lassen sich typische Genveränderungen in den Myelomzellen nachweisen.
- Wichtig zu wissen: Andere Körperzellen sowie Eizellen und Spermien sind nicht betroffen. Die Erbgutveränderung wird dementsprechend nicht weitervererbt.
Zum Weiterlesen
Funktionslose Paraproteine als Folge der Erbgutveränderungen
Die Erbgutveränderungen beim Multiplen Myelom beeinflussen das Erkrankungsbild, den Krankheitsverlauf, die Therapie und das Ansprechen auf die Therapie.
Die veränderten Plasmazellen bilden große Mengen einförmiger Antikörper oder Antikörper-Bruchstücke. Diese nutzlosen Antikörper nennen Fachleute auch Paraprotein, monoklonales Immunglobulin oder M-Protein. Für die Immunabwehr sind sie untauglich.
Wenn sich die Myelomzellen unkontrolliert im Knochenmark vermehren, verdrängen sie die gesunden Blutzellen, die ihre Funktion nicht mehr erfüllen können. Das Paraprotein kann zudem verschiedene Körperfunktionen stören und wichtige Organe schädigen. Außerdem fördern die Myelomzellen den Abbau der Knochensubstanz. Dadurch kommt es zu den typischen Symptomen des Multiplen Myeloms.
Häufigkeit des Multiplen Myloms
Mehr zur Epidemiologie des Multiplen Myeloms lesen Sie auf der Internetseite des Zentrums für Krebsregisterdaten (ZfKD) des Robert Koch-Instituts (RKI).
Im Vergleich zu anderen Krebsarten ist das Multiple Myelom eine eher seltene Krebserkrankung. Unter den Blutkrebs-Erkrankungen ist sie jedoch die zweithäufigste. In Deutschland erkranken jedes Jahr etwa 7.000 bis 8.000 Menschen neu an einem Multiplen Myelom.
Vor allem ältere Menschen sind von einem Multiplen Myelom betroffen: Die meisten Patienten sind bei Diagnose älter als 70 Jahre. Männer erkranken etwas häufiger als Frauen. Da die Lebenserwartung der Bevölkerung insgesamt steigt, ist in den nächsten Jahren mit einer steigenden Zahl an Neuerkrankungen zu rechnen.
Prognose des Multiplen Myeloms
Die Lebenserwartung von Patienten mit Multiplem Myelom hat sich in den letzten Jahren deutlich verbessert. Obwohl eine Heilung in der Regel nicht möglich ist, verläuft die Erkrankung oft über viele Jahre symptomarm und Beschwerden können sich unter einer Therapie (zeitweise) zurückbilden. Das Fachwort dafür lautet "Remission".
- Diese Remission kann unvollständig sein, dann sprechen Fachleute von partieller Remission oder Teilremission.
- Oder sie kann zu einer Rückbildung oder einem fast vollständigen Verschwinden der Erkrankungszeichen führen. Abhängig von dem Ausmaß des Therapieansprechens liegt dann eine sehr gute partielle Remission, Beinahe-Komplettremission oder Komplettremission vor.
Mit einer Hochdosis-Chemotherapie und autologen Blutstammzelltransplantation kann die Erkrankung oft über lange Zeit gut kontrolliert werden.
Patientinnen und Patienten mit bestimmten Genveränderungen in den Myelomzellen haben jedoch ein erhöhtes Risiko für einen aggressiveren Krankheitsverlauf. Darüber hinaus beeinflussen der Allgemeinzustand und Begleiterkrankungen den Verlauf und die Therapiemöglichkeiten beim Multiplen Myelom.
Den Verlauf beurteilen: Prognostische Marker
Um das Krankheitsstadium und die Prognose von Patienten mit Multiplem Myelom bei Diagnose besser einschätzen zu können, sind unter anderem folgende Untersuchungsergebnisse wichtig:
- Eiweißwerte im Blutserum (Beta-2-Mikroglobulin, Albumin)
- der Wert der Laktatdehydrogenase (LDH) im Blutserum
- Erbgutveränderungen in den Myelomzellen
Wichtig zu wissen: Trotz dieser Marker können Ärzte den genauen Krankheitsverlauf eines einzelnen Patienten oder einer einzelnen Patientin nicht mit Sicherheit voraussagen. Ihre Einschätzung beruht auf Studien an großen Patientengruppen und sagt damit lediglich den statistisch wahrscheinlichen Verlauf voraus.
Multiples Myelom: Themenübersicht
Risikofaktoren und Früherkennung eines Multiplen Myeloms
Die genaue Ursache eines Multiplen Myeloms ist nicht bekannt. Mögliche Risikofaktoren sind verwandte Plasmazellerkrankungen, höheres Alter, männliches Geschlecht, eine familiäre Vorbelastung und bestimmte Chemikalien.
weiterlesen
Symptome eines Multiplen Myeloms
Oft verursacht ein Multiples Myelom zunächst keine Beschwerden. Typische Symptome entstehen, wenn sich Myelomzellen im Knochenmark ausbreiten, dort die normale Blutbildung verdrängen und die Knochenstruktur zerstören.
weiterlesen
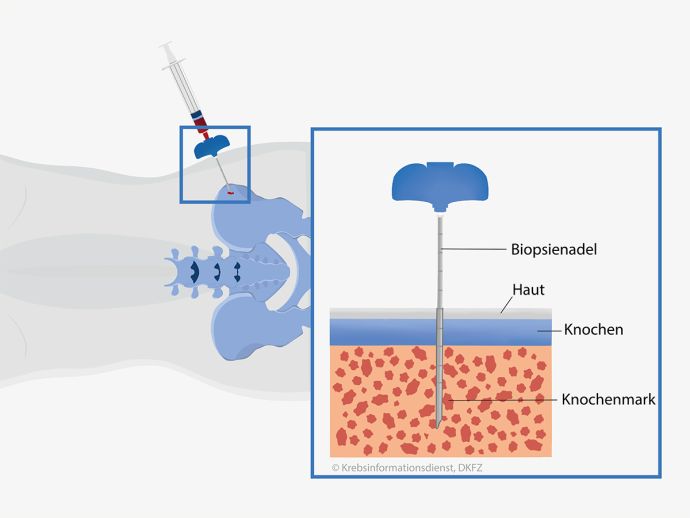
Diagnose eines Multiplen Myeloms
Besteht der Verdacht auf ein Multiples Myelom, untersuchen Ärzte unter anderem Blut und den Urin. Außerdem entnehmen und untersuchen sie eine Gewebeprobe aus dem Knochenmark und veranlassen eine Computertomographie.
weiterlesen
Therapie eines Multiplen Myeloms
Das Multiple Myelom ist in der Regel nicht heilbar, aber es gibt wirksame Therapien, die die Erkrankung sehr gut zurückdrängen. Wenn möglich, erhalten Betroffene eine Hochdosischemotherapie und Stammzelltransplantation.
weiterlesen
Reha, Nachsorge und Verlaufskontrollen
Nach und während der Therapie erhalten Betroffene mit Multiplem Myelom regelmäßige Nachsorgeuntersuchungen beziehungsweise Verlaufskontrollen. Außerdem empfehlen Fachleute, eine Reha in Anspruch zu nehmen.
weiterlesen
Leben mit einem Multiplen Myelom
Auch wenn ein Multiples Myelom in der Regel nicht heilbar ist und die Therapie stark belastet: Für die Erkrankten ist mit der richtigen Unterstützung oft eine Rückkehr in den Alltag und in das "normale" Leben möglich.
weiterlesen
Quellen und Links für Interessierte und Fachkreise
Sie haben Fragen zum Multiplen Myelom? Wir sind für Sie da.
So erreichen Sie den Krebsinformationsdienst:
- am Telefon kostenlos unter 0800 – 420 30 40, täglich von 8 bis 20 Uhr
- per Mail an krebsinformationsdienst@dkfz.de (datensicheres Kontaktformular)
krebsinformationsdienst.med: Service für Fachkreise aktuell – evidenzbasiert – unabhängig
Sie betreuen beruflich Patientinnen und Patienten mit Multiplem Myelom und haben Fragen? krebsinformationsdienst.med unterstützt Sie bei Ihren Recherchen und vermittelt Informationsmaterial. Der Service steht Ihnen von Montag bis Freitag zur Verfügung:
- telefonisch von 8 bis 20 Uhr unter 0800 – 430 40 50
- per E-Mail an kid.med@dkfz.de (datensicheres Kontaktformular)
Quellen und weiterführende Informationen (Auswahl)
Leitlinien
Leitlinienprogramm Onkologie (Deutsche Krebsgesellschaft, Deutsche Krebshilfe, AWMF): Diagnostik, Therapie und Nachsorge für Patienten mit monoklonaler Gammopathie unklarer Signifikanz (MGUS) oder Multiplen Myelom, Langversion 1.01, 2021, AWMF Registernummer: 018/035OL; abgerufen am 08.07.2022.
Deutsche Gesellschaft für Hämatologie und Onkologie (DGHO): Onkopedia-Leitlinie für Multiples Myelom. Stand 05/2018, abgerufen am 08.07.2022.
Dimopoulos MA et al. ESMO Guidelines Committee. Multiple myeloma: EHA-ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up†. Ann Oncol. 2021 Mar;32(3):309-322. doi: 10.1016/j.annonc.2020.11.014.
Veröffentlichungen für Betroffene
Das Patienten-Handbuch Multiples Myelom (PDF, Stand 2021) wurde von der Sektion Multiples Myelom des Universitätsklinikums Heidelberg und dem Nationalen Centrum für Tumorerkrankungen (NCT) Heidelberg in Zusammenarbeit mit der Plasmozytom-Selbsthilfe Rhein-Main, Wiesbaden und Myelom Deutschland e.V. erstellt. Es bietet vor allem Grundlagen zu Diagnostik und Therapieoptionen zum besseren Verständnis für Betroffene.
Epidemiologie
Aktuelle statistische Daten zu Krebs bietet das Zentrum für Krebsregisterdaten. Eine Zusammenfassung bietet die Broschüre "Krebs in Deutschland" der epidemiologischen Krebsregister e. V. (GEKID) und des Zentrums für Krebsregisterdaten (ZfKD) im Robert Koch-Institut.
Fachartikel (Auswahl)
Goldschmidt H. Klinisches Update – Multiples Myelom. Radiologe. 2022 Jan;62(1):3-11. doi: 10.1007/s00117-021-00941-0.
Neuse CJ, Lomas OC, Schliemann C, Shen YJ, Manier S, Bustoros M, Ghobrial IM. Genome instability in multiple myeloma. Leukemia. 2020 Nov;34(11):2887-2897. doi: 10.1038/s41375-020-0921-y.
Rajkumar SV. Multiple myeloma: 2020 update on diagnosis, risk-stratification and management. Am J Hematol. 2020 May;95(5):548-567. doi: 10.1002/ajh.25791.
Steinbrunn T, Knop S., Einsele H. Multiples Myelom – dynamische Entwicklungen in Krankheitsverständnis und Therapie. Onkologe. 7/2020. doi: 10.1007/s00761-020-00780-z
Weitere Themen
Erstellt: 03.08.2022
Herausgeber: Deutsches Krebsforschungszentrum (DKFZ) │ Autoren/Autorinnen: Internet-Redaktion des Krebsinformationsdienstes. Lesen Sie mehr über die Verantwortlichkeiten in der Redaktion.
Aktualität: Wir prüfen alle Inhalte regelmäßig und passen sie an, wenn sich ein Aktualisierungsbedarf durch Veröffentlichung relevanter Quellen ergibt. Lesen Sie mehr über unsere Arbeitsweise.



![Spontanheilung [Symbolbild] © JoBischPeuchet, Pixabay Symbolisch für die extrem seltene Spontanheilung leuchtet unter vielen in Reihen angeordneten runden Lampen nur eine Lampe.](/__we_thumbs__/3571_27_krebsarten-grundlagen-spontanheilung.jpg)
