Darmkrebs: Befunde verstehen
- Sind die Voruntersuchungen bei Verdacht auf Darmkrebs beendet, dann steht die endgültige Diagnose fest.
- An welcher Unterform von Darmkrebs ist die betroffene Person erkrankt? Wie bösartig ist der Tumor? Hat er sich bereits in andere Organe ausgebreitet?
- In diesem Text erklären wir Fachbegriffe und erläutern, was die Untersuchungsergebnisse bedeuten.
Hinweis: Informationen aus dem Internet können Ihnen einen Überblick bieten. Sie sind aber nicht dazu geeignet, die Beratung durch einen Arzt oder eine Ärztin zu ersetzen.
Vom Untersuchungsergebnis zur Behandlungsplanung
Ausgangspunkt für die Therapieplanung sind die Untersuchungsbefunde: Im Befundbericht sind alle wichtigen Ergebnisse der Voruntersuchungen zusammengefasst. Der Bericht beschreibt zum Beispiel, um welchen Tumortyp es sich handelt, wie bösartig der Tumor ist und wie weit er sich bereits ausgebreitet hat.
Für die Behandlung von Darmkrebspatienten ist besonders wichtig, in welchem Abschnitt des Darms ihr Tumor liegt. Handelt es sich um Dickdarmkrebs, ein sogenanntes Kolonkarzinom? Oder um Enddarmkrebs, ein sogenanntes Rektumkarzinom? Die Lage des Tumors ist beispielsweise entscheidend für die Frage, ob bei einer Operation der Schließmuskel erhalten werden kann, oder ob ein künstlicher Darmausgang notwendig werden könnte, ein sogenanntes Stoma.
Zum Laden und Ausdrucken

Anhand aller Ergebnisse planen Ärzte und Betroffene gemeinsam die Therapie: Welche Behandlung ist in der aktuellen Situation die beste? Ist eine Heilung möglich? Bei ihren Therapievorschlägen berücksichtigen die Ärzte auch den Allgemeinzustand und eventuelle Begleiterkrankungen. Eine Rolle spielen außerdem persönliche Wünsche und Vorstellungen, sowie die aktuelle Lebenssituation der Patientin oder des Patienten.
Eigenschaften der Tumorzellen: Tumortyp, Bösartigkeit, molekularbiologische Merkmale
Bereits bei der Darmspiegelung entnehmen Ärzte Gewebeproben. Auch das bei einer Operation entnommene Gewebe wird noch einmal untersucht, um die Befunde zu bestätigen oder gegebenenfalls korrigieren und verfeinern zu können.
Unter dem Mikroskop können Spezialisten an diesen Proben zunächst erkennen, ob es sich tatsächlich um die häufigste Tumorart handelt, die den Darm befällt: ein kolorektales Karzinom. Davon zu unterscheiden sind seltenere Krebsarten, die sich manchmal auch im Darm finden, zum Beispiel Lymphome oder gastrointestinale Stromatumoren (GIST).
Handelt es sich um ein kolorektales Karzinom, dann gibt es weitere Unterteilungen: Am häufigsten sind die sogenannten Adenokarzinome, die von den Drüsenzellen der Darmschleimhaut ausgehen. Sie finden sich bei etwa 9 von 10 Darmkrebspatienten. Eine Unterform bildet das sogenannte muzinöse Adenokarzinom, das besonders viel Schleim absondert.
Nur bei vergleichsweise wenigen Betroffenen finden sich weitere Typen, wie zum Beispiel ein Siegelringkarzinom, ein undifferenziertes Karzinom oder ein Plattenepithelkarzinom.
Wachstumsverhalten: Wie bösartig ist der Tumor?
G - Grading: zu Deutsch Abstufung; beschreibt, wie bösartig die Tumorzellen sind
Die Bösartigkeit eines Tumors geben Fachleute mit dem sogenannten Grading (englisch: Abstufung) an. Es beschreibt, wie sehr sich die Tumorzellen von Zellen in gesundem Gewebe unterscheiden.
Mit Grad 1 (G1) bezeichnen Fachleute Zellen, die normalen Darmschleimhautzellen noch sehr ähneln. Man nennt sie auch "gut differenziert". Die Bewertung steigt von G2 (mäßig differenziert) über G3 (schlecht differenziert) zu G4 (undifferenziert). Je höher sie ausfällt, desto weniger ähneln die Tumorzellen normalen Darmzellen, und desto aggressiver wächst wahrscheinlich der Tumor.
Molekularbiologische Eigenschaften: Angriffsziele für moderne Medikamente
Neben Art und Wachstumsverhalten des Tumors bestimmen weitere Eigenschaften die Behandlungsplanung. Vor allem für Patienten mit einer fortgeschrittenen, metastasierten Darmkrebserkrankung spielen solche besonderen Eigenschaften der Tumorzellen eine wichtige Rolle: Zunehmend gibt es Medikamente, die sich gegen diese Merkmale richten.
Zum Weiterlesen
Das TNM-System: Ausbreitung des Tumors
Ein international weit verbreitetes System zur Einteilung von Krebserkrankungen ist das TNM-System: Mit ihm lässt sich die Ausbreitung des Tumors im Körper beschreiben.
"T" für Tumor: Darmkrebs entsteht normalerweise in der Schleimhaut, die den Darm von innen auskleidet. "Tis" oder Tumor "in situ" beschreibt eine sehr frühe Form von Darmkrebs: Der Tumor ist auf die innerste Schicht der Darmschleimhaut begrenzt, also nur oberflächlich gewachsen.
Wenn der Krebs weiter fortschreitet, kann er in tiefere Schichten der Darmwand einwachsen: in das Bindegewebe, die Muskelschicht oder in das Bauchfell, das den Darm umgibt. Bei manchen Betroffenen sind auch direkt benachbarte Organe befallen. Solche Tumoren erhalten im Befundbericht die Ziffern 1 bis 4 hinter dem "T" – je nachdem, wie weit sie in die Darmwand eingewachsen sind oder sich darüber hinaus ausgebreitet haben.
Die Abkürzung "TX" dagegen bedeutet, dass die Ärzte die Ausbreitung des Tumors nicht eindeutig beurteilen können.
"N" für Lymphknoten: Der Buchstabe "N" steht für den Befall von Lymphknoten (lateinisch: Nodus = Knoten). Viele Tumoren, darunter auch Darmkrebs, streuen zuerst in die Lymphbahnen und -knoten, die das Organ umgeben. Mit den Ziffern 0 bis 2 geben die Ärzte an, wie viele befallene Lymphknoten gefunden wurden. N0 bedeutet, dass keine Tumorzellen in den umliegenden Lymphknoten entdeckt wurden. Lautet die Angabe N1, dann sind bis zu 3 umliegende Lymphknoten befallen, bei N2 sind es 4 oder mehr.
Diese Angabe ist bei vielen Betroffenen erst nach einer Operation möglich. Ein "X" bedeutet daher auch hier, dass die vorliegenden Ergebnisse für die Beurteilung nicht ausreichen.
"M" für Metastasen: Mit dem Buchstaben "M" beschreiben Ärzte, ob Metastasen in entfernten Organen wie zum Beispiel der Leber entdeckt wurden (M1) oder nicht (M0).
- Ein Beispiel: Ein Tumor, der im Arztbrief mit T2N2M0 bezeichnet wird, ist bereits von der Darmschleimhaut in die darunterliegende Muskelschicht eingewachsen. Außerdem hat er in 4 oder mehr umliegende Lymphknoten gestreut. Die Angabe M0 zeigt aber an, dass in entfernt liegenden Organen keine Metastasen gefunden wurden.
Zum Weiterlesen
Weitere Angaben
c - "clinical": Befund anhand der Voruntersuchungen
p - pathologisch, postoperativ: Befund nach der Operation
R - Resttumor: Tumorreste im Körper nach der Operation
Was bedeutet es, wenn vor der TNM-Einteilung ein "c" steht? Es handelt sich dann um das Ergebnis der Voruntersuchungen (c steht für das englische "clinical"). Diese Einstufung kann sich nach einer Operation noch ändern: Oft wird erst während der Operation oder durch die feingewebliche Untersuchung des entfernten Gewebes die genaue Ausbreitung des Tumors deutlich. Deshalb kennzeichnen die behandelnden Ärzte den Befund nach dem Eingriff mit einem "p" für pathologisch oder postoperativ.
Die Einstufung "R" können Ärzte erst nach der Operation angeben. Sie steht für Residualtumor oder Tumorrest. R0 bedeutet, dass der Tumor vollständig entfernt wurde ("kein Rest"). Bei R1 haben sich bei der mikroskopischen Untersuchung Tumorzellen am Rand des entnommenen Gewebes gefunden. Das bedeutet: Der Tumor wurde nicht vollständig "im Gesunden" entfernt, eventuell sind bösartige Zellen im Körper zurückgeblieben. Die Angabe R2 heißt, dass die Ärzte den Tumor nicht vollständig entfernen konnten und mit bloßem Auge sichtbare Reste zurückgeblieben sind.
Einteilung in Krankheitsstadien: Wie weit ist der Krebs fortgeschritten?
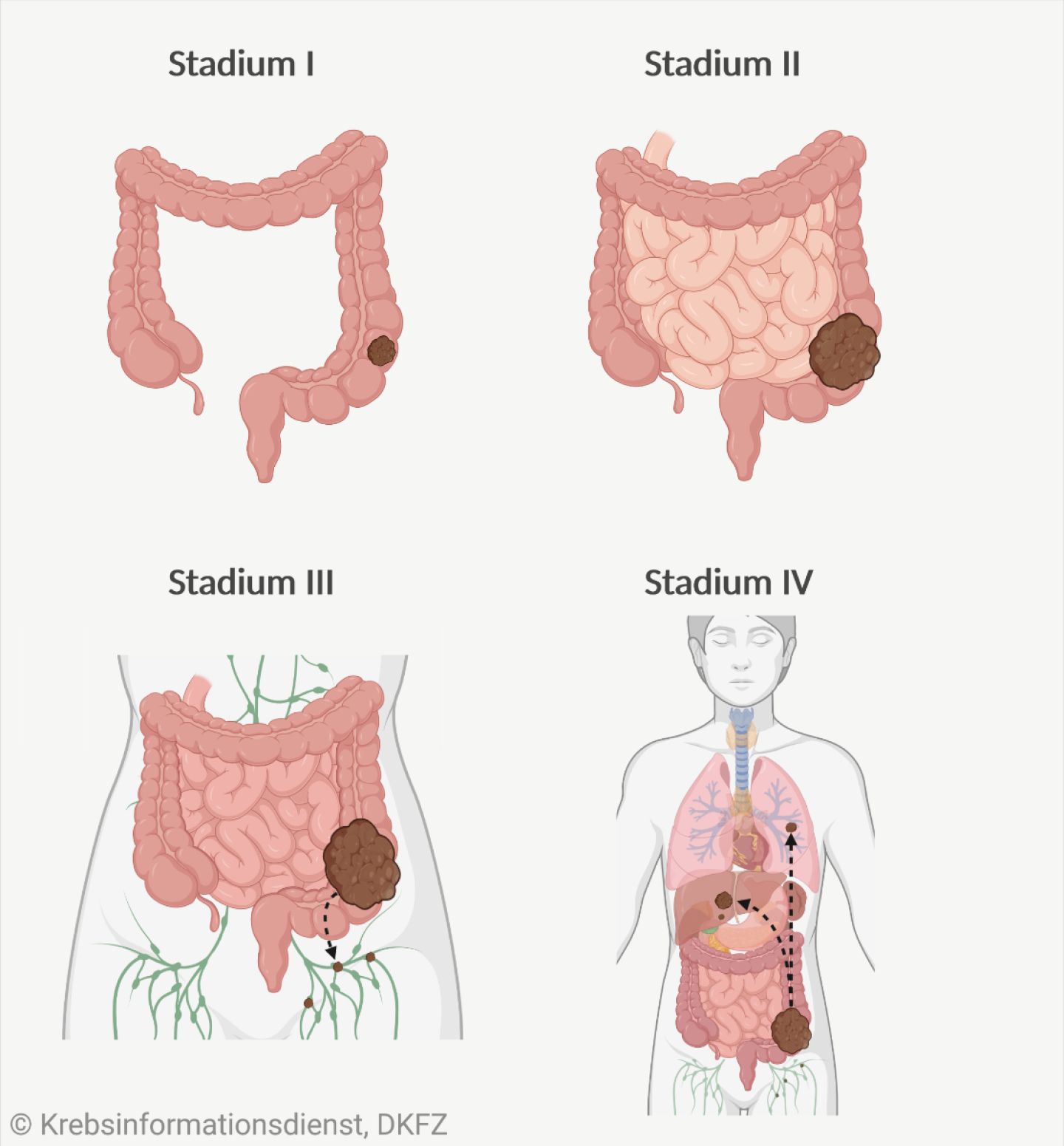
Aufbauend auf der TNM-Einteilung beschreiben Ärzte in Krankheitsstadien, wie weit die Krebserkrankung bereits fortgeschritten ist. Der englische Begriff für diese Stadieneinteilung lautet "staging". Es gibt die Stadien 0 bis IV.
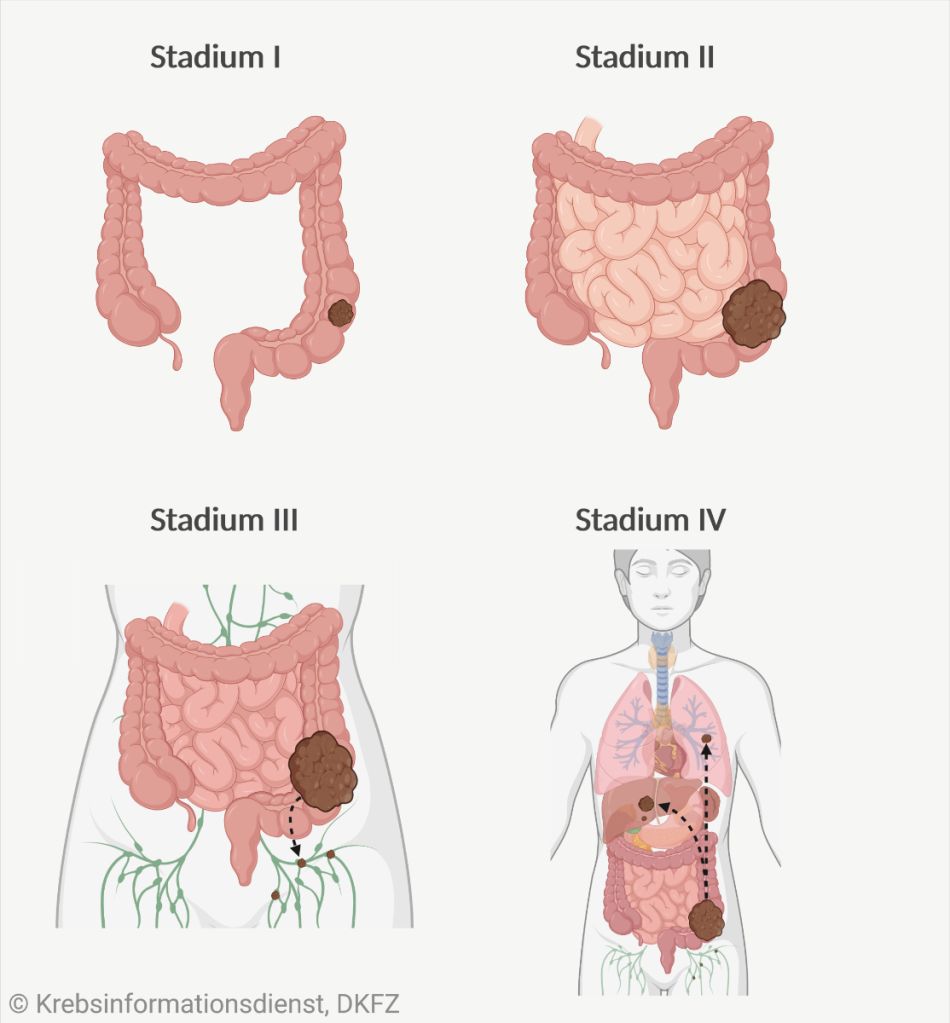
UICC-Stadium 0: Tumore "in situ" oder Tis werden dem Stadium null zugeordnet. Es handelt sich um Frühformen von Darmkrebs. Die Wahrscheinlichkeit, dass ein solcher Tumor gestreut hat, ist sehr gering, da er noch keinen Kontakt mit Blutbahnen oder Lymphgefäßen hat.
UICC-Stadium I ("eins") bedeutet, dass der Tumor bereits in die Bindegewebsschicht unter der Schleimhautoberfläche (entspricht T1) oder noch weiter in die darunter liegende Muskelschicht (T2) eingewachsen ist. Er hat sich aber weder in umliegende Lymphknoten (N0) noch in weitere Organe (M0) ausgebreitet.
UICC-Stadium II ("zwei") steht für Tumoren, die ebenfalls noch nicht gestreut haben (N0, M0). Sie haben die äußere Schicht der Darmwand erreicht (T3, UICC-Stadium IIA), haben die Darmwand durchbrochen und sind ins Bauchfell (T4a, UICC-Stadium IIB) oder in umliegende Organe oder Gewebe eingewachsen (T4b, UICC-Stadium IIC).
UICC-Stadium III ("drei"): Umliegende Lymphknoten sind befallen, es gibt aber keine Anzeichen für Fernmetastasen (M0). Für die feinere Unterteilung in die Stadien IIIA-C kommt es darauf an, wie viele befallene Lymphknoten die Ärzte gefunden haben und welcher T-Kategorie der Tumor zugeordnet wurde: Je fortgeschrittener der Tumor ist, desto höher die Einstufung.
UICC-Stadium IV ("vier"): Liegen Fernmetastasen vor (M1), wird jede Darmkrebserkrankung als Stadium vier klassifiziert, unabhängig von der Tumorgröße oder der Zahl der befallenen Lymphknoten. Stadium IVA heißt, dass die Tumorabsiedlungen auf ein Organ beschränkt sind, bei Stadium IVB wurden Metastasen in mehr als einem Organ entdeckt. Stadium IVC bedeutet, dass das Bauchfell befallen ist.
Gut zu wissen: Gelegentlich hören Patienten noch die heute nicht mehr gängige Angabe von Tumorstadien "nach Dukes". Dabei entsprechen die Dukes-Stadien A bis D in etwa den UICC-Stadien I bis IV.
Darmpolypen - Einteilung und Krebsrisiko
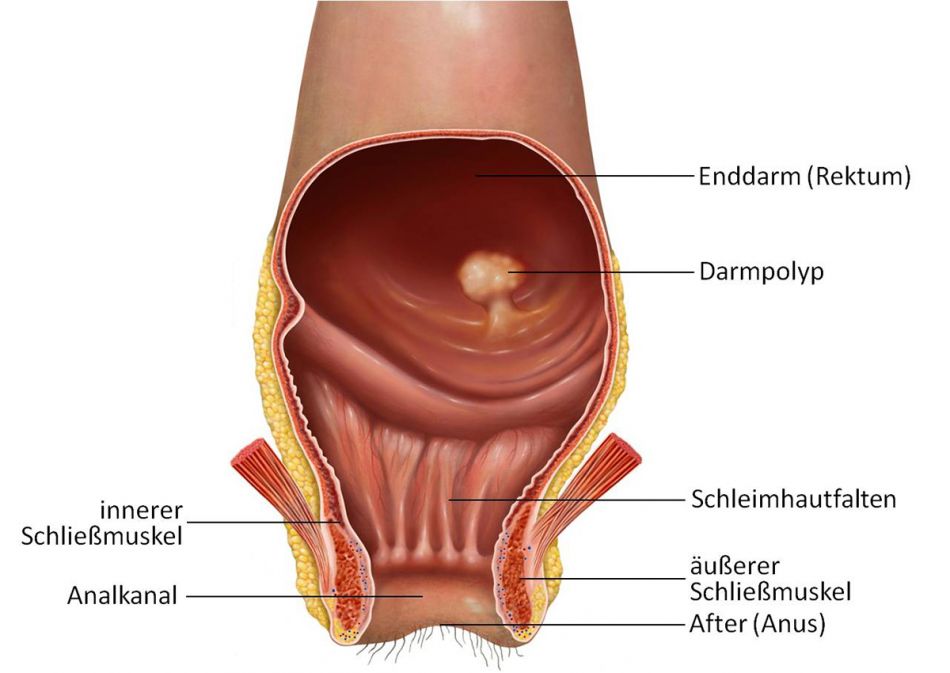
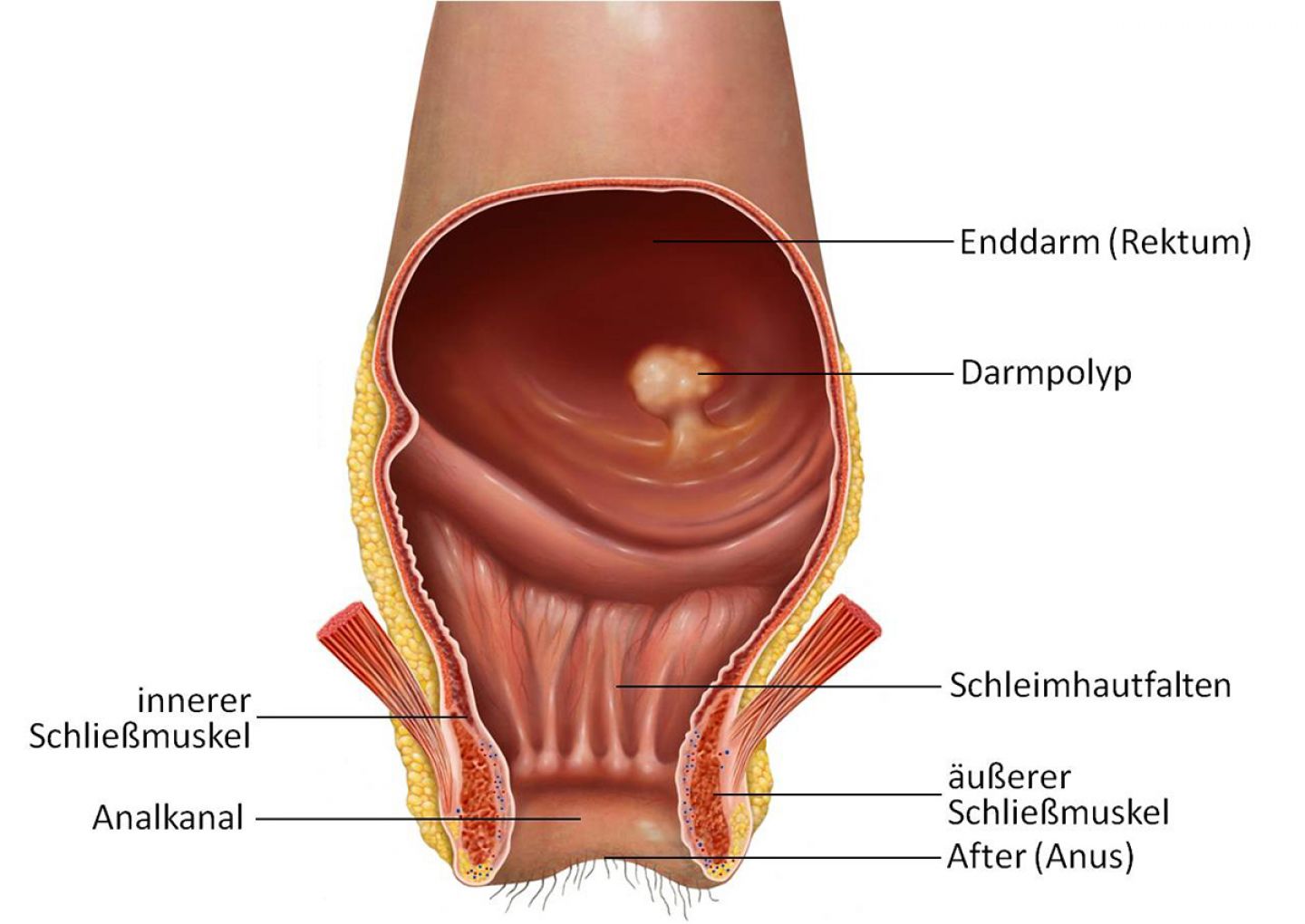
Darmpolypen entstehen aufgrund von Veränderungen in den Zellen der Darmschleimhaut. Es handelt sich um wenige Millimeter bis einige Zentimeter große Ausstülpungen aus der Darminnenwand. Ihre Form ist sehr unterschiedlich: Es gibt flache, kaum sichtbare Erhebungen, kleine "Knubbel" oder gestielte Geschwülste, die weit in den Darm hineinragen.
Polypen werden in der Regel bei einer Darmspiegelung zur Früherkennung oder zur Abklärung von Symptomen entdeckt. Insgesamt finden sich Darmpolypen häufiger im letzten Teil des Dickdarms und im Enddarm als in den restlichen Abschnitten des Dickdarms.
Die meisten Veränderungen in den Darmzellen sind gutartig, und viele bleiben dies auch. Das bedeutet: Es liegt kein Krebs vor. Einige Darmpolypen tragen allerdings das Risiko, bösartig zu werden.
Je nach ihrem feingeweblichen Aufbau unterscheiden Fachleute verschiedene Polypenarten. Die feingeweblichen Merkmale können sie nur unter dem Mikroskop eindeutig beurteilen. Der Aufbau sagt etwas über die Wahrscheinlichkeit aus, mit der die Geschwülste bösartig werden können.
Hyperplastische Polypen machen etwa ein Drittel aller gefundenen Darmpolypen aus. Ihr Entartungsrisiko ist sehr gering, sie gelten daher streng genommen nicht als Krebsvorstufe. Manche Fachleute vermuten jedoch, dass ein Teil der hyperplastischen Polypen Vorläufer sogenannter serratierter Adenome sein könnte. Das betrifft insbesondere diejenigen, die größer als ein Zentimeter sind.
Hamartomatöse Polypen sind vergleichsweise selten. Sie finden sich vor allem bei Patientinnen und Patienten mit seltenen erblichen Syndromen wie dem Peutz-Jeghers-Syndrom und der Familiären Juvenilen Polyposis. Ihr Risiko bösartig zu werden wird als gering eingeschätzt. Dennoch haben Patienten mit diesen Erkrankungen rein statistisch ein erhöhtes Risiko für Darmkrebs. Mehr zu risikosteigernden Genveränderungen finden Interessierte im Text "Darmkrebs: Risikofaktoren und Vorbeugung".
Adenome gelten dagegen eindeutig als mögliche Krebsvorstufe. Etwa zwei Drittel aller entdeckten Darmpolypen fallen in diese Kategorie. Sie haben das Potenzial, sich über Monate oder Jahre hinweg zu Krebs zu entwickeln. Allerdings entwickeln sich nicht alle Adenome zwangsläufig zu Krebs weiter, manche von ihnen bilden sich von allein zurück.
Adenome werden von Fachleuten weiter unterteilt: Schon seit langer Zeit bekannt sind die klassischen Adenome. Dazu gehört auch der häufigste Typ: das sogenannte tubuläre Adenom. Davon unterscheidet man die seltenen villösen Adenome und die Mischform der sogenannten tubulovillösen Adenome. Von diesen 3 Typen besitzen villöse Adenome das höchste Risiko, bösartig zu werden, tubuläre das geringste.
Erst in den letzten Jahren wurde klar, dass es noch weitere Adenomtypen gibt. Sie ähneln in ihrem Aussehen den hyperplastischen Polypen. Wegen ihrer sägezahnartigen Ausstülpungen bezeichnet man sie als serratierte Adenome. Man unterscheidet 2 Haupttypen: sessile serratierte Adenome und traditionelle serratierte Adenome. Beide kommen nur selten vor. Auch sie gelten als Krebsvorstufe.
Es gibt auch Mischformen, die Anteile verschiedener Polypenarten enthalten.
- Das Risiko bösartig zu werden wird nicht nur vom Adenomtyp bestimmt, sondern auch von seiner Größe. Außerdem spielt eine Rolle, wie weit die Entwicklung zur Krebsvorstufe bereits fortgeschritten ist.
Wie Darmpolypen behandelt werden und wie die Nachsorge danach aussieht, erfahren Sie im Text "Darmkrebs: Was tun bei Krebsverdacht?".
Quellen und Links für Interessierte und Fachkreise
Sie haben Fragen zu Darmkrebs? Wir sind für Sie da.
So erreichen Sie uns:
- am Telefon kostenlos unter 0800 – 420 30 40, täglich von 8 bis 20 Uhr
- per Mail an krebsinformationsdienst@dkfz.de (datensicheres Kontaktformular)
krebsinformationsdienst.med: Service für Fachkreise aktuell – evidenzbasiert – unabhängig
Sie betreuen beruflich Patientinnen und Patienten mit Darmkrebs und haben Fragen? krebsinformationsdienst.med unterstützt Sie bei Ihren Recherchen und vermittelt Informationsmaterial. Der Service steht Ihnen von Montag bis Freitag zur Verfügung:
- telefonisch von 8 bis 20 Uhr unter 0800 – 430 40 50
- per E-Mail an kid.med@dkfz.de (datensicheres Kontaktformular)
Quellen zum Weiterlesen (Auswahl)
Allgemeine Informationen zu den für die Erstellung des Textes genutzten Quellen sowie nützliche Links, zum Beispiel zur Patientenleitlinie finden Sie in der Übersicht zu Darmkrebs.
Für das Staging von kolorektalen Karzinomen ist derzeit die 8. Auflage von "TNM: Classification of Malignant Tumours" relevant: Brierley JD, Gospodarowicz MK, Wittekind C [eds.] UICC. TNM Classification of Malignant Tumours. 8th ed. Oxford (UK), Hoboken (New Jersey): Wiley-Blackwell; 2016. Hintergründe sind in englischer Sprache abrufbar unter www.uicc.org/resources/tnm.
Fachartikel
Strum WB. Colorectal Adenomas. N Engl J Med. 2016 Mar 17;374(11):1065-75. doi: 10.1056/NEJMra1513581.
Weitere Themen
Erstellt: 05.12.2022
Herausgeber: Deutsches Krebsforschungszentrum (DKFZ) │ Autoren/Autorinnen: Internet-Redaktion des Krebsinformationsdienstes. Lesen Sie mehr über die Verantwortlichkeiten in der Redaktion.
Aktualität: Wir prüfen alle Inhalte regelmäßig und passen sie an, wenn sich ein Aktualisierungsbedarf durch Veröffentlichung relevanter Quellen ergibt. Lesen Sie mehr über unsere Arbeitsweise.